Introduzione
Il dolore è il sintomo più frequente negli utenti che si presentano in Pronto Soccorso, con una prevalenza stimata del 60-70% (1) , infatti più di un terzo delle persone riferisce di provare dolore moderato/severo (2).
Malgrado la Joint Commission on Accreditation of Healtcare Organizazion abbia dichiarato che le persone hanno il diritto di veder valutato, trattato e misurato il dolore, alcuni studi hanno dimostrato che il dolore è sottovalutato e inadeguatamente trattato nei Dipartimenti di emergenza (3,4). Infatti, in alcune realtà è stato rilevato che circa il 70% delle persone che accedono ai Dipartimenti d’emergenza con dolore acuto, non riceve alcun trattamento (5).
Nel 1989 Wilson e Pendilton coniarono il termine “oligoanalgesia” per rappresentare il fallimento nel riconoscere e trattare appropriatamente il dolore. Da allora molti studi in tutto il mondo hanno confermato la diffusa esistenza di questo fenomeno in diversi casi, come le fratture ossee, il dolore muscolo scheletrico, il mal di schiena, l’emicrania, i traumi e le ustioni (6).
Le cause di questo fenomeno possono trovare spiegazione nel fatto che per molto tempo il sintomo dolore è stato considerato dal medico quasi unicamente come elemento capace di aiutare il procedimento diagnostico; solo dopo aver formulato la diagnosi si riteneva corretto eseguire la terapia antidolorifica, perché se somministrata troppo precocemente avrebbe confuso il quadro clinico. Il dolore era così percepito come una conseguenza inevitabile di una data patologia da accertarsi con una certa rassegnazione fino alla risoluzione del problema di base (1,5).
Le cause legate all’oligoanalgesia nei Dipartimenti di emergenza sono, da una parte, le pratiche di triage, sviluppate senza considerare il dolore, e dall’altra la carenza formativa degli infermieri nella gestione del dolore (7).
Il ritardo nella gestione del dolore nei Dipartimenti di emergenza può portare ad un elevato grado di insoddisfazione dell’utente, nonché ad outcome clinici negativi (1) quali sofferenza, ansia, paura, frustrazione e aggressività (8).
Fortunatamente negli ultimi anni l’attenzione nei confronti del sintomo dolore e delle sue conseguenze negative sull’utente è notevolmente aumentata a tutti i livelli dell’organizzazione sanitaria e anche nel Pronto Soccorso è andata affermandosi la consapevolezza di dover valutare e trattare in maniera rapida e adeguata la sintomatologia dolorosa, indipendentemente dalle cause (1).
L’infermiere di triage può essere la figura ideale per la valutazione ed il trattamento precoce del dolore nei Pronto Soccorso, contribuendo così a ridurre i tempi d’attesa per ricevere trattamenti antalgici e di conseguenza far diminuire il dolore, aumentando la soddisfazione dell’utente e migliorando la qualità delle cure (9).
Nel caso della somministrazione di analgesici, in coerenza con quanto indicato dalle linee guida ministeriali, è opportuna l’adozione di protocolli e linee guida validati dall’Azienda, che dovranno rispondere alla più aggiornata ed evoluta letteratura scientifica in materia ed essere al passo con le più moderne normative e regole del settore, nonché essere basati su prove di efficacia (10).
Obiettivo del lavoro
Questo lavoro nasce con lo scopo di trattare precocemente il dolore in tutti gli utenti che afferiscono in Pronto Soccorso degli Ospedali Riuniti di Pinerolo. In particolare si è voluto valutare come l’intervento dell’infermiere al triage può attenuare il sintomo dolore già dall’ingresso della persona in Ospedale, senza dover attendere la visita medica per la somministrazione della terapia antalgica.
Inoltre, si è voluto indagare il percepito dell’utente riguardo la somministrazione precoce di un antalgico al triage, nonché l’aderenza del gruppo infermieristico al protocollo.
Metodi
Lo studio ha previsto tre fasi principali.
Prima fase: stesura del protocollo
All’interno del Pronto Soccorso degli Ospedali Riuniti di Pinerolo è stato redatto, da un gruppo di esperti, un protocollo per la gestione precoce del dolore da parte del personale infermieristico al triage. Grazie all’introduzione di questo strumento, gli utenti con dolore afferenti al servizio sono valutati dall’infermiere di triage attraverso l’utilizzo della scala di valutazione NRS. Successivamente, l’infermiere può somministrare terapia antalgica in triage, utilizzando un’apposita scheda (Figura 1), per segnalare la valutazione del dolore iniziale, il problema di salute principale, la terapia somministrata e la rivalutazione del dolore.
I farmaci scelti per il trattamento del dolore sono: paracetamolo 1gr , paracetamolo 500 mg+codeina 30mg, ibuprofene 600 mg, oxibuprocaina cloridato.
A distanza di un’ora deve essere rivalutato il dolore.
I criteri di inclusione ed esclusione
La scelta dei criteri di inclusione degli utenti al protocollo deriva da una rilevazione dati eseguita precedentemente alla stesura, in cui sono state valutate le principali cause di accesso in Pronto Soccorso ed evidenziate quelle che presentavano il sintomo dolore. Sono così state prese in considerazione quelle cause di accesso con frequenza maggiore: trauma isolato di un arto, algia atraumatica ed isolata di un arto, odontalgia, dolore al fianco, dismenorrea, dolore oftalmico, otalgia, cervicalgia, trauma isolato emicostato, ustione 1°-2° grado.
Un criterio di esclusione riguarda l’utente che manifesta dolore importante (NRS>=8), a cui viene attribuito un codice di priorità elevato (giallo), per cui il suo tempo d’attesa è limitato a pochi minuti. Vengono invece inclusi nel protocollo gli utenti con dolore basso-moderato (NRS<8) a cui è assegnato un codice di priorità basso (verde-bianco), poiché mediamente i tempi di attesa sono più lunghi e la somministrazione precoce di un farmaco può migliorare la sintomatologia dolore dall’ingresso in Pronto Soccorso. Sono stati inoltre individuati criteri di esclusione dal protocollo per tutti gli utenti che presentano: gravidanza in atto, nausea e/o vomito, problematiche nell’assunzione della terapia per via orale, gastropatia nota, allergia. Inoltre sono stati esclusi gli utenti in fascia pediatrica
Seconda fase: formazione
Successivamente alla stesura del protocollo, è stato programmato ed eseguito un corso di formazione sull’utilizzo dello strumento, indirizzato a tutto il personale infermieristico abilitato alla funzione di triage.
Terza fase: sperimentazione
Dal 31 luglio 2013 al 14 settembre 2013 è stata eseguita una sperimentazione del protocollo, per valutarne l’appropriatezza. Inoltre, sono stati somministrati questionari agli utenti per rilevare il grado di soddisfazione della prestazione, ed agli infermieri per valutare l’aderenza all’utilizzo della nuova procedura.
Risultati
Durante il periodo di sperimentazione sono stati inclusi nel protocollo per il trattamento precoce del dolore in triage 180 utenti. In particolare, 92 assistiti (il 51%) hanno ricevuto la terapia per il dolore, mentre 88 (il 49%) non hanno ricevuto alcun trattamento.
Il campione dei 92 utenti trattati per il dolore è rappresentato per la maggior parte (72%) da persone a cui è stato assegnato il codice di priorità 1 verde, mentre al restante 20% è stato attribuito il codice 2 verde, e solo al 9% il codice 1 bianco.
Il dolore è stato valutato attraverso l’utilizzo della NRS. Sono state individuate 2 categorie: la prima con NRS < 4 per individuare un dolore lieve, la seconda con NRS da 5 a 7 per definire un dolore più modesto. Nel campione studiato solo il 37% delle persone ha dichiarato di provare un dolore lieve, mentre il restante 63% dichiarava un dolore moderato.
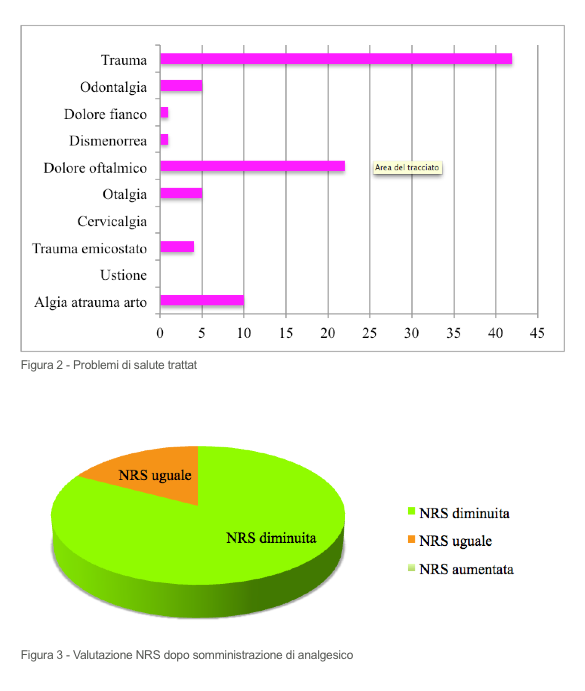
La maggior parte del campione è composta da persone che hanno presentato dolore traumatico di un arto (47%), dolore oftalmico (24%) e dolore atraumatico di un arto (11%). Non vi sono invece stati casi in cui l’utente sia stato trattato per cervicalgia o dolore correlato ad ustione. Pochi, ma non nulli, i casi di trattamento per dolore da trauma all’emicostato (4%), otalgia (6%), dismenorrea (1%), dolore al fianco (1%) e odontalgia (6%).
Nella maggior parte dei casi (40%) il dolore è stato trattato attraverso la somministrazione di paracetamolo, mentre nel restante 25% con l’ibuprofene e solo nel 10% con paracetamolo-codeina. Nel 25% il dolore oftalmico è stato trattato con oxibuprocaina cloridato.
Nell’83% dei casi la terapia è stata efficace e ha portato ad una diminuzione del dolore, mentre nel restante 17% l’intensità del dolore è rimasta uguale. Tuttavia non vi sono stati casi in cui l‘NRS sia aumentata.
Come detto in precedenza, dei 180 utenti inclusi nel protocollo una parte ha ricevuto la terapia, mentre il restante 49% non è stato trattato per il dolore.
Nella maggior parte dei casi il motivo per cui la terapia non è stata somministrata è per il rifiuto della persona assistita (81%), mentre nel 17% perché aveva già assunto analgesici a domicilio.
Dal punto di vista dell’utente, con l’introduzione del protocollo la maggior parte delle persone (95%) ha percepito una maggiore comprensione e considerazione del sintomo dolore da parte dell’infermiere di triage, mentre solo una piccola parte (5%) non si è sentito adeguatamente preso in carico.
Infatti, nel 69% dei casi l’attesa della persona trattata farmacologicamente per il dolore risulta essere meno lunga, mentre per il 31% non vi sono cambiamenti.
Oltre al dolore è stato valutato se presente o meno il fattore “ansia”, che molto spesso si associa al sintomo del dolore, peggiorandone la percezione: nel 65% dei casi le persone hanno dichiarato di provare ansia e solo il 35% non manifestava questo disturbo.
La maggior parte delle persone trattate per dolore in triage si sente presa in considerazione (85%), mentre solo una piccola parte di utenti (15%) dichiara che non vi è una migliore presa in carico.
Una buona parte di infermieri triagisti intervistati ha dichiarato di considerare sempre il dolore come segno vitale (75%), mentre una piccola parte (25%) lo considera raramente e nessuno non lo considera.
L’aderenza all’utilizzo del protocollo da perte degli infermiere è infatti del 71%, mentre viene utilizzato raramente solo nel 29% dei casi. Il personale dichiara di sentirsi continuamente aggiornato (79%), mentre in pochi (21%) hanno riferito di sentirsi esclusi da eventuali aggiornamenti.
Molti infermieri (88%) percepiscono una migliore aderenza alle cure per gli utenti trattati per dolore, mentre per altri (12%), non vi sono cambiamenti.
Discussione dei risultati
Attraverso la rilevazione e l’analisi dei dati emerge come ancora una volta il “problema dolore” sia una questione dominante nel contesto del Pronto Soccorso..
Infatti la maggior parte del campione studiato ha dichiarato di provare dolore (1). In particolare un terzo degli assistiti ha dichiarato di provare dolore lieve (NRS 3-4), mentre il restante due terzi un dolore moderato (NRS 5-7).
La somministrazione della terapia in triage è risultata efficace poiché in quasi tutti i casi vi è stata una diminuzione del sintomo dolore, che ha portato così beneficio all’assistito.
Inoltre il tempo d’attesa per ricevere un antidolorifico è diminuito, passando da una media di 45 minuti ad un massimo di 5 minuti: quindi nella maggior parte dei casi l’assisto ha eseguito accertamenti clinico-diagnostici ed è stato dimesso con NRS inferiore rispetto all’ingresso o completamente senza dolore (8).
Tuttavia una parte di assistiti ha rifiutato la somministrazione della terapia, ma dall’analisi dei dati è risultato che la maggior parte di persone presentava un dolore lieve (NRS 3-4), e che in pochi hanno dichiarato di provare un dolore modesto (NRS 5-7) (11).
La maggior parte di loro accusava quindi un dolore lieve e verosimilmente poco importante: questo dato potrebbe giustificare in parte il rifiuto dell’utente nel ricevere la terapia antidolorifica (5).
Durante il periodo di sperimentazione non si sono verificati eventi avversi che hanno portato outcome clinici negativi (8), ma la diminuzione del dolore ha aumentato il grado di soddisfazione negli utenti. Infatti la maggior parte di persona ha dichiarato una aumentata sensazione di presa in carico, una diminuzione dell’ansia e la percezione di un’attesa per la visita medica più confortevole (13).
Questi risultati positivi della sperimentazione derivano sicuramente dalla motivazione che spinge l’agire professionale degli infermieri, infatti la maggior parte di loro ha dichiarato di prestare assoluta importanza al dolore e di utilizzare il protocollo. Sicuramente l’aggiornamento continuo è spesso difficoltoso e faticoso, ma necessario per una crescita continua. Proprio per questo motivo bisognerà lavorare molto sugli aspetti formativi, per migliorare la pratica quotidiana (14), aumentare le competenze dei professionisti in questo ambito e sensibilizzarli maggiormente nella cura e trattamento del dolore (10).
Quindi, attraverso un’attenta ed innovativa pratica di triage da una parte, e percorsi formativi dall’altra, si può evitare il fattore dell’oligoanalgesia (12).
Conclusioni
A fronte dei risultati ottenuti si può affermare che il protocollo messo in uso è uno strumento efficace per il trattamento precoce del dolore in Pronto Soccorso.
Infatti le persone che sono state trattate con un antidolorifico durante il processo di triage e ancor prima della visita medica, hanno avuto beneficio dal trattamento. Durante la sperimentazione non si sono verificati eventi avversi correlati alla somministrazione di un farmaco: ciò significa che l’infermiere, attraverso il protocollo, opera in modo sicuro.
Concludendo si può affermare che il periodo di sperimentazione ha portato degli ottimi risultati aumentando il grado di soddisfazione degli utenti e quindi la qualità delle cure, anche se vi sono ancora ampi margini di miglioramento.
Il dolore, quinto segno vitale, non deve essere sottovalutato e come ci ricorda il nostro codice deontologico, l’infermiere si attiva per prevenire e contrastare il dolore e alleviare la sofferenza e si adopera affinché l’assistito riceva tutti i trattamenti necessari.
Bibliografia
1. Fortini A. et al. Gestione del dolore acuto in Pronto Soccorso. International and Emergency Medicine 2008;2:1-5
2. Puntillo K. et al. Accuracy of Emergency Nurses in Assessment of Patients’ Pain. Pain Management Nursing 2003;(4)4:171-175
3. Lewis LM. Et al. Are emergency physicians too stingy with analgesics? South Med 1994;877:7-9
4. Singer AJ. Et al. Comparison of patient and practitioner assessments of pain from commonly performer emergency department procedures. Ann Emerg Med 1999;33:652-658
5. Wheeler E. et al. Level of Pain and Waiting Time in the Emergency Department. Pain Management Nursing 2010; (11):2:108-114.
6. Adam J et al. Triage Pain Scores and the Desire for and Use of Analgesics. Annals of Emergency Medicine 2008;(52)6:689-695
7. Fosnocht DE. Et al. Patient expectations for pain relief in the ED. Am J Emerg Med 2004;22:286-288
8. Fry M et al. A prospective study of nurse initiated Panadeine Forte: expanding pain managment in the ED. Accident and Emergency Nursing 2004;12:136-140
9. Vazirani J. Mandatory Pain Scoring at Triage Reduces Time to Analgesia. Annals of Emergency Medicine 2012;(59) 2:134-138
10. Citterrio S. Analgesia post-triage: quale ruolo per l’infermiere? Agorà 2012; (51):46-47
11. Robb MC, Montanari V. Sistemi di valutazione del dolore. Scritto nel 2008. Azienda Ospedaliera di Bologna Policlinico S. Orsola-Malpighi. www.evidencebasednursing.it. Ultima consultazione 10 Luglio 2013
12. Turk D, Okifuji A. Pain terms and taxonomies of pain. In: Bonica’s managment of pain. Philadelphia, Lippincott Williams and Wilkins, 2001;16-25
13.Wong ML. The effect of a triage pain management protocol for minor muscoloskeletrical injury patients’ in a Hong Kong emergency department. Australasian Emergency Nursing Journal 2007;10:64-72
14. Graham J. Adult patients’ perceptions of pain managment at triage: a small exploratory study. Accident and Emergency Nursing 2002;10:78-86.